Unterzuckerung (Hypoglycämie)
Das Blut versorgt die Zellen des Körpers mit Sauerstoff und Nährstoffen. Ein besonders wichtiger Nährstoff ist dabei die Glucose, denn aus ihr gewinnen die Zellen die Energie, die sie brauchen, um ihre Funktion im Körper zu erfüllen.Der Gehalt des Blutes an Glukose sollte stets gleich hoch sein. Daher versucht der Körper, den Glukosegehalt des Blutes durch einen Regelkreis ständig auf einem bestimmten Niveau zu halten. Eine wichtige Rolle spielt dabei das von der Bauchspeicheldrüse abgegebene Hormon Insulin.
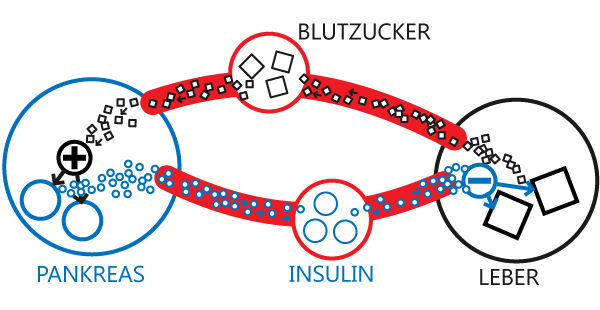
Regelkreis des Blutzuckerhaushalts
Insulin wirkt auf die Leber und dämpft die Ausschüttung von Zucker in das Blut.Blutzucker wirkt auf die Bauchspeicheldrüse (Pankreas) und erhöht dort die Ausschüttung von Insulin.
Diese künstliche Regelung des Insulinspiegels ist jedoch nicht so genau wie der körpereigene Regelkreis. Deswegen kann es in bestimmten Fällen vorkommen, dass Glukosegehalt im Blut jedoch zu stark absinkt. Diesen Fall bezeichnet man als Unterzuckerung oder Hypoglycämie.
Man hat definiert, dass ab einem Blutzucker-Wert von unter 50 mg/dl eine Unterzuckerung besteht. Die tatsächliche Grenze is jedoch von Mensch zu Mensch verschieden, einige Diabetespatienten werden eine Absenkung des Zuckerwertes schon bei Werten von 60-70 mg/dl spüren, Andere spüren selbst Werte unter 50 mg/dl noch nicht als unangenehm.

Wertebereich des Blutzuckers
Ab einem Blutzucker-Wert von unter 50 mg/dl besteht eine Unterzuckerung, ab einem Wert von über 250 eine Überzuckerung.Ursachen
Nicht jeder Diabetiker kann eine Unterzuckerung bekommen. Behandelt ein Diabetiker die Erkrankung nur mit einer kohlenhydratarmen Diät ohne medikamentöse Therapie oder Insulin, so besteht keine Unterzuckerungsgefahr, denn die natürliche Regelung des Blutzuckers ist noch intakt.Auch bei vielen Tabletten gegen Diabetes besteht keine Gefahr einer Unterzuckerung:
- Biguanide (z.B. Metformin®)
- Alpha-Glukosidase-Hemmer (z.B. Glucobay®)
- Glitazone (z.B. Actos® und Competact®)
- DPP4-Hemmer
- Sulfonylharnstoffe (Glibenclamid® und Glimepirid®)
- Glinide (NovoNorm® und alle Repaglinide)
- Insulin
Ernährung
Wird bei konstanter Insulingabe zu wenig Nahrung aufgenommen, gelangt zu wenig Glucose aus der Nahrung in das Blut. Die gegebene Insulindosis ist dann zu hoch. Der gleiche Effekt tritt ein, wenn der zeitliche Abstand zwischen Insulingabe und Nahrungsaufnahme zu lang ist.Körperliche Anstrengung
Eine Unterzuckerung kann auch eintreten, wenn bei körperlicher Anstrengung der Glukoseverbrauch steigt, die zugeführte Insulindosis jedoch nicht entsprechend angepasst (erhöht) wird. (siehe auch Freizeit und Sport mit Diabetes).Alkoholkonsum
Auch die Zufuhr von Alkohol kann bei konstanter Insulingabe zur Unterzuckerung führen, da der Alkohol die Produktion von Zucker in der Leber vermindert (siehe auch Wechselwirkungen Alkohol).Wechselwirkungen mit Medikamenten
Wechselwirkungen mit anderen Medikamenten (z.B. ACE-Hemmer, Beta-Blocker, Antibiotika wie Sulfonamide und Schmerzmittel wie NSAR) können ebenfalls den Insulinhaushalt durcheinanderbringen und dadurch zu einer Unterzuckerung führen.Nierenerkrankungen
Nierenerkrankungen führen zu einem verminderten Abbau der Wirkstoffe von Antidiabetika, wodurch die Wirkung dieser den Blutzucker senkenden Medikamente übermäßig erhöht werden kann.Falsche Dosierung Medikamente
Eine Hypoglycämie kann auch entstehen, wenn zuvor die Bestimmung des Blutzuckers nicht korrekt durchgeführt wurde oder das Insulin falsch dosiert wurde.Auch muß an eine absichtliche Einnahme einer zu hohen Medikamentendosis bei psychischen Erkrankungen, etwa in selbstmörderischer Absicht oder zur Gewinnung von Aufmerksamkeit, gedacht werden.
Spezielle Auslöser bei Insulingabe
Wird Insulin gespritzt, gibt es weitere Besonderheiten, die als besondere Auslöser für eine Unterzuckerung hinzukommen.Falsche Injektionstechnik
Wird Insulin nicht subkutan, sondern versehentlich intramuskulär oder gar intravenös gespritzt, so wirkt es viel stärker und schneller und senkt den Blutzucker über das beabsichtigte Maß.Veränderung der Spritzstellen
Wird Insulin immer an die gleiche Stelle gespritzt, bilden sich dort Verhärtungen oder Fettgewebsanhäufungen. An diesen Stellen wird das Insulin dann nicht mehr so gut aufgenommen und wirkt deswegen nicht so stark. Beim Wechsel zu einer neuen Injektionsstelle ohne Gewebsveränderungen wirkt das Insulin dort verhältnismäßig stärker und kann so zur Unterzuckerung führen.Zu großer Abstand zum Essen
Der Wirkeintritt von Insulin ist abhängig von der gewählten Insulinsorte. Normalinsulin wirkt nach 15 bis 30 Minuten, Analog-Insuline (z.B. Humalog®) wirken nach 10 bis 15 Minuten, NPH Insuline (z.B. Protaphane, Basalinsuline) wirken erst nach 45 bis 60 Minuten. Die Einnahme des Essens muß daher auf den Wirkungseintritt des Insulins abgestimmt werden. Wurde in Erwartung des Essens (z.B. im Restaurant) bereits Insulin gespritzt, und verzögert sich dann die Aufnahme des Essens, kann es durch den Eintritt der Insulinwirkung vor Zuckerzufuhr zur Unterzuckerung kommen.Symptome
Die Anzeichen einer Unterzuckerung sind individuell sehr unterschiedlich und können sich im Laufe der Jahre unter Insulintherapie verändern. Viele Diabetiker nehmen die Frühsymptome einer Unterzuckerung daher nicht mehr oder nur eingeschränkt wahr.Eine Unterzuckerung ist in der Regel mit körperlichen und psychischen Reaktionen verbunden. Man unterscheidet zwischen drei Stufen der Unterzuckerung:
- Leichte Unterzuckerung
- Mittelschwere Unterzuckerung
- Schwere Unterzuckerung
Leichte Unterzuckerung
Häufigstes und oft erstes Symptom einer leichten Unterzuckerung ist ein Heißhungergefühl. Sehr häufig kommt es auch zu Schweißausbrüchen, Herzrasen, feuchten Händen oder zu Konzentrationsstörungen. Manchmal treten auch Schwächegefühle in der Muskulatur auf ("weiche Knie"). Ursache dieser Symptome ist eine Erregung des vegetativen Nervensystems.Es besteht Gefahr, dass man leichte Unterzuckerungssymptome verkennt. Es ist daher immer wichtig, bei Einnahme von potentiell zur Unterzuckerung führenden Medikamenten den Körper und seine Signale genau zu beobachten und in sich hinein zu hören. Ist man unsicher, ob möglicherweise eine Unterzuckerung vorliegt, sollte man im Zweifelsfall lieber einmal zu viel als zu wenig den Blutzucker messen. Hat man kein Messgerät bei sich, kann man durch leichte gedankliche Tests, z.B. leichte Kopfrechnungen, herausfinden, ob bereits Konzentrationsstörungen vorliegen.
Mittelschwere Unterzuckerung
In diesem Stadium kommt es neben den Symptomen der leichten Unterzuckerung häufig zum Zittern am ganzen Körper, zu starker innerer Unruhe, zu stärkeren Konzentrationsstörungen, zu Reizbarkeit; oft kommt es zusätzlich zu Sehstörungen. Auch diese Symptome sind Folge der Erregung des vegetativen Nervensystems.Spätestens bei Auftreten dieser Symptome ist es wichtig, sofort den Blutzucker zu messen. Da ein Diabetiker dazu bei einer mittelschweren Unterzuckerung möglicherweise nicht mehr in der Lage ist, sollte nach Möglichkeit ein Angehöriger mit der Benutzung des Blutzuckermessgerätes vertraut sein.
Auch in diesem Stadium besteht die Gefahr des Verkennens von Symptomen. Insbesondere von Außenstehenden können die Symptome leicht mit dem Zustand nach Alkoholkonsum verwechselt werden - insbesondere als Außenstehender ist kritisch zu prüfen, ob es sich bei dem vermeintlich Betrunkenen nicht um einen Hilfebedürftigen handelt.
Schwere Unterzuckerung
Die schwere Unterzuckerung ist meist durch Bewusstlosigkeit gekennzeichnet. Zum Teil kommt es auch zum Auftreten von Krampfanfällen. Im bewußten Zustand kann es bei einigen Patienten wie bei einem Schlaganfall zu Sprach- und Sehstörungen und zu Halbseitenlähmungen kommen. Die Symptome der schweren Unterzuckerung sind zentralnervös bedingt, denn das Gehirn wird nicht mehr ausreichend mit Zucker versorgt.In jedem Fall benötigt ein Diabetiker in diesem Stadium die Hilfe anderer Menschen, er kann sich selbst nicht mehr aus diesem Zustand heraushelfen.
Kommt keine Hilfe von außen, setzt die Leber mit zeitlicher Verzögerung ihre Zuckervorräte frei, und der Diabetiker wacht nach Stunden der Bewusstlosigkeit wieder auf. Durch Alkoholkonsum kann dieser Schutzmechanismus jedoch blockiert werden, da die Leberfunktion durch den Alkohol beeinträchtigt ist. In diesem Fall sowie auch bei sehr starker Unterzuckerung kann der Tod eintreten. Etwa 10% aller schweren Unterzuckerungen verlaufen tödlich.
Behandlung
Der Zeitraum zwischen dem Auftreten der ersten Symptome einer Unterzuckerung und dem Eintreten der Bewusstlosigkeit kann sehr kurz sein. Die Behandlung ist abhängig vom Stadium der Unterzuckerung.Leichte Unterzuckerung
Zunächst muss in diesem Stadium der Blutzuckerspiegel gemessen werden. Liegt eine Unterzuckerung vor oder liegen klare Unterzuckerungssymptome vor, dann müssen 2 schnellwirkende Broteinheiten (BE) verzehrt werden. Dies entspricht 200 ml Cola (nicht Cola light) oder 5 Plättchen Dextroenergen oder 1 Tube Jubin®. Neben Traubenzucker, der besonders schnell ins Blut aufgenommen wird, kommen auch normaler Zucker, Süßigkeiten oder zuckerhaltige Getränke in Frage. Diese Zufuhr von zuckerhaltiger Nahrung darf jedoch nur erfolgen, solange der Diabetiker noch bei Bewusstsein ist.Mittelschwere Unterzuckerung
Auch in diesem Stadium ist es wünschenswert, den Blutzuckerspiegel zu messen. Ist jedoch kein Messgerät zur Hand, muss auch ohne Kenntnis des Blutzuckerspiegels so reagiert werden, als würde eine Unterzuckerung vorliegen. Nach der Einnahme von zwei schnell wirkenden BEs sollte zur Pufferung eine oder zwei Broteinheiten langsam wirkender Kohlenhydrate gegessen werden, um nicht nach dem Verbrauch der kurzwirkenden BEs in die Unterzuckerung zurückzufallen. Dies entspricht z.B. einem Wurstbrot oder einem süßen Fruchtjoghurt. Eine Alternative zur oralen Zuckeraufnahme ist die subkutane oder intramuskuläre Verabreichung von Glucagon-Fertigpräparaten.Schwere Unterzuckerung
Hat der Diabetiker bereits das Bewusstsein verloren, ist unverzüglich der Notarzt zu verständigen. Auch ohne Kenntnis des Blutzuckerwertes sollte ein Traubenzuckerplättchen in den Mund in die Backentasche geschoben werden. In keinem Fall darf versucht werden, einem bewusstlosen Diabetiker zuckerhaltige Flüssigkeit einzuflössen, da es in diesem Fall zu Erstickungen kommen kann.Eine ausreichende Zuckergabe ist im bewusstlosen Zustand nur noch durch intravenöse Injektion möglich.
Ein bewußtloser Diabetiker ist in der stabilen Seitenlage zu lagern, um ein Ersticken an evtl. Erbrochenem zu verhindern. Sind die genauen Regeln der stabilen Seitenlage nicht bekannt, ist der Patient vom Rücken auf die Seite zu drehen, der Kopf ist in Seitenlage festzuhalten.
Glucagon
Eine bessere Hilfe im Zustand der schweren Unterzuckerung ist die Gabe von Glucagon durch Dritte. Glucagon ist ein Hormon, das zur Erhöhung des Blutzuckers führt, indem es die Abgabe der Zuckervorräte aus der Leber steigert.Glucagon ist in Form des verschreibungspflichtigen Gluca Gen Hypo Kit® es aus der Apotheke zu beziehen. Es besteht aus einer Ampulle enthält mit dem Medikament in Pulverform und einer Ampulle mit Flüssigkeit zum Auflösen. Vor der Benutzung muss das Pulver mit der Flüssigkeit aufgelöst werden, danach wird das Glucagon wie Insulin subkutan in den Bauch gespritzt.
Um Glucagon richtig anwenden zu können, muß zuvor eine Einweisung durch eine entsprechende Schulung erfolgen.
Wahrnehmungsstörungen
Eine besondere Gefahr für Diabetiker besteht in der Störung der Wahrnehmung von Unterzuckerungen. Einige Patienten können das Auftreten von Unterzuckerungen mit Werten unter 50 mg/dl nicht mehr richtig spüren. Die Ursache liegt meist in häufigen Unterzuckerungen. Aber auch nach langer Dauer einer Diabeteserkrankung, in höherem Lebensalter und bei weiteren Erkrankungen wie der Niereninsuffizienz tritt dieses Phänomen auf. Patienten, die aus Angst vor Folgeschäden des Diabetes ständig Insulin nachspritzen, sind oft von dieser Erkrankung betroffen.Bei einer Wahrnehmungsstörung schütten der Körper in der leichten Phase der Unterzuckerung nicht mehr die Hormone des vegetativen Nervensystems aus; charakteristische Symptome wie Heißhunger, Herzrasen und Zittern bleiben aus, und ohne vorhergehende "Alarmsignale" fällt der Diabetiker dann direkt in die Bewusstlosigkeit der schweren Unterzuckerung.
In diesem Fall sind spezielle Schulungen zur Verbesserung der Wahrnehmung von Unterzuckerungssymptomen sinnvoll. Zudem darf bei Patienten mit Wahrnehmungsstörungen der Zucker nicht so streng eingestellt werden, ein HbA1 von nicht unter 7% ist hier wünschenswert.
Organisatorischer Hinweis
Das Risiko des Eintretens einer Unterzuckerung kann durch optimierte Einstellung der Insulintherapie und regelmässige Blutzuckerbestimmung verringert werden. Die gemessenen Werte sollten im Rahmen eines Kontrollgesprächs regelmäßig vom Arzt überwacht werden.Neben diesen ärztlichen Maßnahmen bieten wir Ihnen in unserer Praxis auch spezielle Diabetikerschulungen an. Lesen Sie dazu auch die Informationen zum Thema Disease-Management-Programm.
