Diabetische Polyneuropathie
Vortrag vor den Diabetesfreunden BendorfDiabetische Polyneuropathie bedeutet eine Schädigung vieler Nerven. Was jedoch hat eine Nervenschädigung mit einem Diabetes mellitus zu tun ?
Wie sicher vielen von Ihnen bekannt ist, kann ein schlecht eingestellter Blutzuckerspiegel beim Diabetiker zu vielen Folgeerkrankungen des Diabetes führen. Unter anderem kann jahrelanger Diabetes zu Schäden an den Blutgefäßen führen.
Bekannt sind hauptsächlich die Erkrankungen, die durch Schäden an den großen Blutgefäßen hervorgerufen werden. Durch Schädigung der Gefäßwände kann es zu einer Arteriosklerose (Gefäßverkalkung) kommen, die wiederum einen Herzinfarkt oder einen Schlaganfall sowie eine Durchblutungsstörung der Beine (sog. "Schaufensterkrankheit") nach sich ziehen kann.
Es kann jedoch auch eine Schädigung der kleinen Blutgefäße erfolgen, die weit vom Körpermittelpunkt entfernt liegen.
Die Schädigung dieser kleinen Gefäße tritt hauptsächlich dann auf, wenn der Blutzucker schlecht eingestellt ist. In diesen Fällen dann lagert sich der überschüssige Blutzucker an den Wänden der kleinen Gefäße ab und führt dort zu einer direkten Zerstörung der Blutgefäße.
Als Folge dieser Gefäßschädigung werden verschiedene Organe nicht mehr ausreichend mit Blut versorgt und damit geschädigt. In diesem Rahmen kommt es zur Schädigung von den Nieren (diabetische Nephropathie), Augen (diabetische Retinopathie) und auch der Nerven (diabetische Neuropathie).
Pathophysiologie der diabetischen Neuropathie
Nerven sind im Körper zuständig für die Übertragung von Signalen und Anweisungen zwischen dem Gehirn und den Muskeln. Sie steuern bewusste, aber auch unwillkürliche Körperfunktionen.Werden die Blutgefäße durch Anlagerung von Zucker in ihrer Funktion beeinträchtigt oder gar zerstört, werden die Nervenzellen nicht mehr richtig mit Blut versorgt und so mangelhaft ernährt. Aufgrund dieser mangelnden Versorgung sind die Nervenzellen in ihrer Funktion gestört. Es kommt zur Übertragung falscher Signale oder zum Ausfall der Übertragung von Signalen.
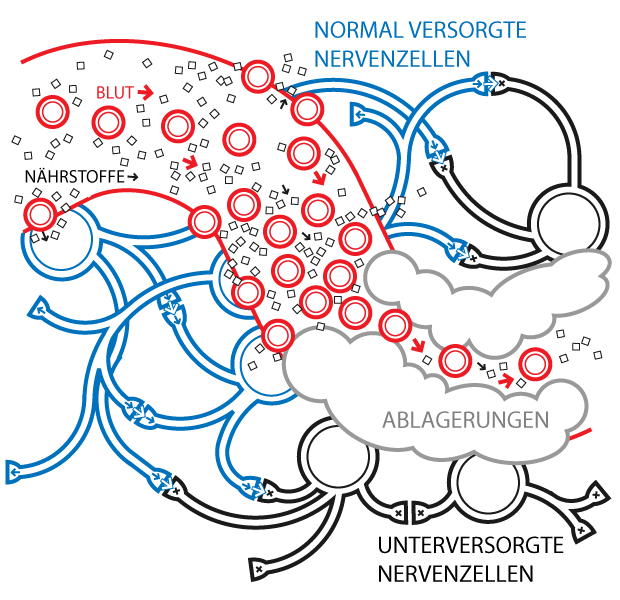
Entstehung der Neuropathie
Blutgefäße werden durch Blutzucker-Ablagerungen geschädigt. Die Blutgefäße können ihre Aufgabe, die Versorgung der Nervenzellen, nicht mehr leisten. Die Nervenzellen sterben ab und können daher keine Signale mehr übertragen.Mit zunehmendem Alter und zunehmender Dauer der Diabeteserkrankung tritt bei immer mehr Diabetikern eine Nervenschädigung auf. Bei Diabetikern mit einer Erkrankungsdauer von über zehn Jahren können bei etwa jedem zweiten Erkrankten Nervenschäden nachgewiesen werden.
Nervenschäden können aber auch schon bei Beginn eines Diabetes auftreten. Auslöser ist eine schlechte Blutzuckereinstellung, die gerade zu Beginn eines Diabetes häufig auftritt, weil der Diabetes zunächst oft gar nicht erkannt wird.
Autonome Neuropathie
Nerven durchziehen den gesamten Körper, so dass eine Schädigung an ganz unterschiedlichen Stellen bzw. Organen auftreten kann. Die Erkrankung kann daher entsprechend unterschiedliche Ausfallserscheinungen zeigen. Man unterscheidet zwischen der diabetischen Polyneuropathie an den Beinen (siehe Diabetischer Fuss) und der autonomen Neuropathie an diversen Organen, wie dem Darm, der Haut und dem Genitalsystem.Bei der autonomen Neuropathie kommt es durch die Schäden der Eingeweidenerven zur fehlerhaften Weiterleitung von Anweisungen aus dem Gehirn an die unterschiedlichen Organe.
Herz
Sehr häufig treten bei einer autonomen Neuropathie Schäden am Herzen auf.Die Patienten leiden dann oft unter Herzrasen, können aber genauso einen zu niedrigen Blutdruck aufweisen, der bei schnellem Aufstehen bis zur Bewusstlosigkeit führen kann.
Auch der gefährliche sog. "stumme" Herzinfarkt beim Diabetiker beruht auf dieser Nervenschädigung. Aufgrund der Nervenschädigungen wird der typischerweise bei einem Herzinfarkt auftretende Angina-Pectoris-Schmerz von den Nerven nicht zum Gehirn übermittelt, so dass der Patient einen Herzinfarkt nicht spürt.
Magen-Darm-Trakt
Im Bereich des Magen-Darm-Traktes zeigt sich eine diabetisch bedingte Nervenschädigung durch Verdauungsstörungen, die sich sowohl durch Durchfall als auch durch Verstopfung und Völlegefühl bemerkbar machen. Wird es bei Diabetikern aufgrund dieser Verdauungsstörungen die Nahrung nicht mehr richtig aufgenommen, dann besteht die Gefahr der Unterzuckerung nach dem Essen.Haut
Auf der Haut führt die Nervenschädigung zu einer verminderten Schweißbildung. Die Haut wird trocken und rissig und es kann sich der sog. Diabetischer Fuss bilden.Urogenitalsystem
Nicht zuletzt am Urogenitalsystem können bei Diabetikern gravierende Schäden auftreten. Im Bereich der Harnblase kommt es zu Störungen der Blasenentleerung, die wiederum zu Harnwegsinfekten führen können. Zudem treten bei fast jedem zweiten Diabetiker oft schon in den ersten zehn Jahren der Erkrankung Potenzstörungen auf.Da bei Nichtdiabetikern oft psychosomatische Ursachen zu Potenzstörungen führen, sind natürlich auch bei Patienten mit Diabetes in vielen Fällen psychische Ursachen anzunehmen. Auch Gefäßeinengungen im Bereich der Beckengefäße oder der Hauptschlagader sowie die Einnahme verschiedener Medikamente (z.B. Beruhigungsmittel, Hochdruckmittel und Psychopharmaka) sowie der Konsum von Alkohol und Nikotin können Potenzstörungen verursachen. Diese Ursachen sind vor der Diagnosestellung einer diabetischen Potenzstörung auszuschließen.
Leider sind die Organschädigungen sehr schwer zu behandeln. Man kann lediglich versuchen, die Symptome durch Einsatz entsprechender Medikamente zu bekämpfen. So gibt man bei einer autonomen Neuropathie beispielsweise je nach den Auswirkungen der Erkrankung Medikamente gegen Herzrasen, gegen zu niedrigen Blutdruck, gegen Verstopfung, Durchfall und Blähungen und rät zum Eincremen von rissiger Haut.
Für die Behandlung diabetischer Potenzstörungen existieren neben der Einnahme von Substanzen wie Viagra® zudem noch spezielle Therapieverfahren. Gut bewährt haben sich der Einsatz einer Vakuumpumpe als Erektionshilfesystem sowie die sog. "Skat-Methode", bei der bestimmte Medikamente vom Patienten selbst in die Schwellkörper injiziert werden. Als letzte Möglichkeit bleibt die Implantation einer Penisprothese.
Therapie der diabetischen Polyneuropathie
Die Behandlung der Diabetische Polyneuropathie erfolgt in erster Linie durch eine Verbesserung der Blutzuckereinstellung. Ist ein Diabetiker an einer Polyneuropathie erkrankt, sollte der Blutzucker zur Vermeidung weiterer Nervenschäden möglichst auf unter 150 mg/dl auch nach dem Essen eingestellt werden.Schon die Verbesserung der Blutzuckereinstellung kann zu einer schlagartigen Verbesserung der polyneuropathischen Beschwerden und teilweise sogar zu einer Rückbildung der schon eingetretenen Nervenschäden führen.
Nimmt man als Vergleich wieder den mangelernährten Mann, so ist es verständlich, dass sich dieser abgemagerte Mann mit ausreichendem Essen wieder erholt und seine Konzentrationsstörungen wieder zurückgehen. So ist es auch im Bereich der Nerven zu sehen.
Ist der Blutzucker gut eingestellt, kommt es nicht mehr zur Anlagerung von Zucker an die kleinen Blutgefäße in den Beinen. Die nunmehr freien Gefäße können das Blut wieder gut zu den Nerven transportieren und die Nerven werden bei guter Ernährung wieder voll funktionsfähig.
Alle weiteren Therapieansätze sind gegenüber einer guten Einstellung des Blutzuckers unbedeutend.
Einige Patienten berichten nach der Verabreichung von starken Infusionen mit Liponsäure über eine Dauer von mindestens zwei bis drei Wochen von einer Beschwerdelinderung. Die Gabe von Liponsäure in Tablettenform oder in Form von Vitamin B hat jedoch bislang keinen Nutzen gezeigt.
Erst bei anhaltenden starken Schmerzen sollte der Einsatz von nervenschmerzlindernden Medikamenten (Saroten®, Tegretal®) erwogen werden, da diese in ihrer Wirkung sehr stark sind und eine Reihe von unerwünschten Nebenwirkungen verursachen können.
In spezialisierten Rehakliniken konnte weiterhin durch den regelmäßigen Einsatz von Zweizellen- bzw. Vierzellenbädern (sog. "Stangerbäder") ein zusätzlicher Erfolg erzielt werden. Im heimischen Bereich scheitert dies jedoch meist an der Durchführbarkeit.
